پیشگیری از آسیب های ورزش تنیس
يك آسيب شايع در اندام فوقاني ورزشكاران تنيس و
بدمينتون وجود دارد كه خود فرد از آن به عنوان خواب رفتگي يا عدم قدرت و
توان در بازو ياد ميكند.
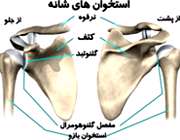
آسيب به عضلات چرخاننده شانه بيش از آنكه ايجاد درد
كند سبب كاهش قدرت عضلاني و ايجاد حس خواب رفتگي مي شود. گاهي هم
ورزشكاران از درد در محل اتصال عضلة دلتوئيد شكايت دارند. اگر چه تاندوتن
دلتوئيد سالم است
اما درد در اين محل حس مي شود.
کشیدگی عضله آرنج تنيس باز
و عوامل خطر زاي ايجاد آن شامل موارد زير است :
الف ) سن بالاتر از 30 سال
ب ) استفاده از راكت هاي فلزي و سفت
ج) تمرين طولاني مدت ) بيش از 2 ساعت در روز )
د) تكنيك هاي نادرست زدن ضربات بك هند
با آموزش صحيح و استفاده از وسايل مناسب مي توان از ميزان بروز اين آسيب ها كاست .
درمان آسيب بالا :
به
صورت فهرست وار مي توان از بيحركت نگاهداشتن ، استفاده از وسايل كمك
ارتوپدي مثل مچ بند ، انجام حركات خاص و در بعضي از موارد تزريق استروئيد و
جراحي نام برد.
علت ايجاد كمر درد در ورزش هاي راكتي :
زدن ضربات سرويس و بالاي سر بستگي به جايگيري صحيح ورزشكار در زمين دارد، به طوري كه توپ در جلوي وي واقع شود. در غير اين صورت براي
رسيدن به توپ ورزشكار مجبور است قسمت تحتاني پشت را بيش از حد
چرخانده و نيز قوس بيش از حدي به طرف عقب ايجاد كند. اگر شانه هم قابليت
انعطاف اندكي داشته باشد.
از ميزان چرخش رو به خارج شانه براي رسيدن به توپ كاسته خواهد شد. تمام
اين حركات جبراني فشار اضافه اي را بر مفاصل ناحيه كمري اعمال خواهد كرد كه
در بعضي مواقع سبب پارگي ديسك هم مي شود.
فقدان انعطاف پذيري در اندام فوقاني و
ايجاد آسيب در قسمت تحتاني پشت :
حركت
راكت دربالاي سر وابسته به ظرفيت شانه براي چرخش به خارج و عقب كشيدن
استخوان كتف است. كاهش قابليت انعطاف عضلات جرخاننده شانه وسينه اي كوچك
سبب چرخش بيش از حد ستون فقرات شده و باعث قوس برداشتن بيش از حد ستون
فقرات ميشود.
نوع زمين تنيس در ايجاد آسيب
:
زمين هاي سخت استرس
بيشتر به اندام تحتاني وارد مي كنند. زمين خاك رس به علت كاستن از سرعت توپ
و كاهش ميزان انرژي مورد نياز براي زدن ضربه ، بر روي اندام فوقاني استرس
كمتر وارد مي كند.
از خصوصيات منحصر به فرد كفش تنيس در مقايسه با كفش دو و ميداني
:
در ورزش هاي راكتي بر
خلاف دو و ميداني، ميزان قابل ملاحظه اي حركت جانبي در پا ايجاد مي شود.
بنابراين وجود يك ( قسمت نگهدارنده اطراف پاشنه ) و نيز قوي (قسمتي از كفش
كه پشت تاندون آشيل قرار گرفته و باعث محافظت آن مي شود) از خصوصيات كفش
تنيس است . به علاوه قسمت پنجه كفش بايد ماده سخت تري مثل چرم تشكيل شده
باشد تا در هنگام كشيده شدن پا به روي زمين مانع آسيب ديدن انگشتان شود.
بشر از ابتدای پیدایش همواره در صدد افزایش قدرت
بدنی خویش است و پیوسته کوشش می کند تا بر مهارتهای جسمانی خود بیفزاید ،
لذا از ورزش به عنوان یک پدیده بیولوژیک استفاده می کند . در سالهای اخیر ،
رقابتهای ورزشی و مسابقات قهرمانی گسترش فزاینده ای یافته است ، از سوی
دیگر ، ورزشکاران با کمک تکنیکهای علمی ورزشی از قدرت ، استقامت و توان
بهتری برخوردار شده اند . خوی مبارزه گری و قهرمان طلبی در صحنه بازی ها و
میادین مسابقات ورزشی به گونه ای است که گاه منجر به ضایعات و آسیب های
ورزشی اجتناب ناپذیر می شود بدین جهت ورزشکاران باید تحت آموزش لازم برای
کسب قدرت انعطاف پذیری عضلات قرار بگیرد و برای اطمینان کافی خود را گرم
نموده و حرکات کششی قبل از فعالیت داشته باشد .
خلاصه ای ازآسیب های رایج در ورزش تنیس
:
• مشکل درد آرنج
• مشکل درد کمر
• مشکل درد مفصل زانو
• مشکل درد مچ پا
مشکل درد آرنج
در ورزش تنیس یک مشکل رایج ناراحتی آرنج است .
ولی مشکل بزرگی نیست ، تقریبا نیمی از بازیکن های آماتور 30 سال به بالا
مشکل آرنج دارند : درد در زدن بک هند ، سرویس ، بلند کردن بسته یا حتی
گرفتن یک قوطی نوشابه مشاهده می شود . برای اغلب بازیکنهای باشگاهی مشکل به
صورت درد بیرون آرنج پیش می آید. در مورد بازیکنهای حرفه ای وآنها که
سرویس قدرتی می زنند مشکل درد در داخل آرنج است .
معمولا بیشترین مشکلات درد آرنج ناشی از بی توجهی
به اولین دردهایی است که بدن از طریق آنها هشدار می دهد. اغلب پزشک ها علت
اصلی مشکل درد آرنج را به بک هند نسبت می دهند . بیشتر بازیکن های تازه کار
می خواهند از قدرت دستشان در بک هند استفاده کنند بجای اینکه از چرخش شانه
و کمر استفاده کنند . علت دیگر مشکل می تواند تقه زدن به توپ باشد بجای
اینکه با استفاده از تمام بدن با سوئینگ کامل توپ بزنند . ضعف مچ وشانه هم
می تواند عامل فشار بر آرنج باشد.
آیا مشکل درد آرنج ناشی از نوع بازی
است؟
کسانی که با دو دست
بک هند می زنند کمتر دچار مشکل آرنج می شوند . چرا ؟ چون ضربات یک دستی
نیروی چرخش بیشتری بر بازو و شانه وارد می کند . آرنج یک مفصل است که در دو
جهت حرکت می کند . شانه شما یک مفصل چرخشی است که به همه طرف حرکت دارد ،
بهتر است که از شانه تان سوئینگ کنید و وزن تمام بدن را به ضربه منتقل کنید
.به سمت توپ بروید و آنرا زودتر بزنید . یک آرنج رو به جلو در بک هند یکی
از عوامل درد گرفتن تاندن آرنج است .برای کاهش انتقال ضربه به آرنج زه های
راکت را شل تر نصب کنید ، ( کمی کمتر از حد مورد توصیه سازنده راکت ) راکتی
بگیرید که ارتعاش کمتری به بدن منتقل کند . بدنه بلند راکت ممکن است
دسترسی به توپ را آسا نتر کند ولی بازوی اهرم بزرگتری هم هست که فشار
بیشتری بر آرنج می آورد ولی صفحه ی بزرگتر انتخاب خوبی است ، حتی با کناره
های آن هم به توپ ضربه بزنید ارتعاش کمتری به دست منتقل می کند . یکی دو
جلسه با مربی حرفه ای دارای مجوز داشته باشید تا بتواند تشخیص دهد آیا نکته
خاصی در بازی شما هست که صدمه ای به آرنج شما وارد کند .
اگر به اولین دردهای آرنج بی توجهی کنید به تدریج
وضع آرنج بد و بدتر می شود و ممکن است در آینده مجبور باشید با تنیس
خداحافظی کنید .
مشکل درد کمر
حدود 40 درصد مردان حرفه ای در تنیس از درد کمر رنج می برند 80 درصد مردان دوره ای از زندگیشان دچار کمر درد می شوند.
صرف نظر از آمادگی جسمانی ، نیروی چرخشی بک هند
دراز کردن دست در فور هند و سرویس می تواند بر روی ماهیچه ها، اعصاب و
استخوان کمر فشار وارد کند و دیر یا زود ناراحتی در یک جایی بروز می کند .
در تنیس نیرو از ناحیه پا تولید می شود اما کمر نقش اساسی در انتقال این
نیرو به دست ها دارد . محور اصلی بدن کمر است و ضعف در آن یک مشکل جدی است
.برای داشتن کمر قوی لازم است تعادلی در میان ماهیچه های شکم و کمر برقرار
باشد . در بیشتر موارد ماهیچه های شکم بازیکن های تنیس از ماهیچه های
کمرشان قویترند ، زیرا در هر ضربه از ماهیچه های شکم استفاده می کنند . می
توان قبل از آغاز کمر درد جلوی آنرا گرفت .
با در نظر گرفتن موارد زیر می توانید از وارد شدن صدمات به بدن خود جلو گیری کنید :
• قبل از وارد شدن به زمین تنیس برنامه آمادگی
جسمانی داشته باشید . قبل از شروع تمرینات جدی ورزشی به مدت چند هفته
تمرینات قدرتی و کششی داشته باشید .
• مستقیم از اتومبیل به زمین تنیس قبل از گرم کردن
وارد نشوید . بدون گرم کردن ماهیچه ها اگر آنها را برای رسیدن به توپ کش
دهید خیلی موثرتر از یک ضربه ( آپرکات ) شما را بزمین خواهند انداخت .
حداقل 5 الی 10 دقیقه صرف دو ملایم با حرکات کششی قبل از بازی کنید .
• اگر کمرتان ضعف دارد در حالت (open stance)
نایستید . بلکه به سمت توپ گام بر داشته و با چرخش شانه ضربه بزنید که فشار
کمتری به کمرتان بیاورد .
• اگر امکان دارد از زمین های نرم تر مثل رس استفاده کنید . زمین های سخت فشار بیشتری بر ماهیچه ها و استخوان ها وارد می کنند .
• در برخی از ضربات تنیس احتمال آسیب کمر بیشتر است
، سرویس یکی از آنها است ، انداختن توپ به بالا وچرخیدن بر روی ستون فقرات
فشار وارد می کند . قبل از وارد شدن صدمه به ساختار استخوانی بدنتان از یک
حرفه ای سرویس بیاموزید .
مشکل درد مفصل زانو
اگر به علائم هشدار دهنده توجه کنیم دلیلی
ندارد که صدمه وارد شده حتما با جراحی جبران شود . از هر ورزشکاری بپرسید ،
بیشترین نگرانی اش در مورد صدمه به کدام قسمت بدن است احتمالا می گوید
زانو ، که از همه مفاصل بیشتر در معرض صدمه است .
هر سال حدود چند میلیون نفر در دنیا صدمه زانو می
بینند، حدود 50 درصد مربوط به ورزش تنیس ، فوتبال و اسکی سه ورزشی با
بیشترین صدمات زانو اند . زیرا در ورزش تنیس حرکات گوناگون ، تغیر جهت ،
چرخش بدن و توقف ناگهانی رایج اند . بخصوص سرویس فشار زیادی بر زانو می
آورد . زانو بدلیل ساختار ظریف اش در معرض صدمات قرار دارد . تصور کنید توپ
پینگ پونگی به دیوار چسبیده ، توپ بوسیله چند نوار لاستیکی در جایش قرار
دارد ، کاسه زانو از مفصل حفاظت می کند ولی به آن ثبات و قدرت نمی دهد .
پیچیدگی دیگر زانو : 2 تا از بزرگترین استخوان های بدن را بهم وصل می کند .
ساختمان زانو به بافت (ligament ) بستگی دارد که
استخوان ساق را به استخوان ران وصل می کند ، و (cartilage) بافت های نرم و
انعطاف پذیر که مفصل را می پوشانند . ولی این ساختاری کامل است (ligament)
ها در زمان طولانی خوب می شوند و (cartilage) هم به طور طبیعی دو باره رشد
نمی کنند .
نکته مثبت اینکه 90 درصد اوقات با جراحی و تمرینات
فیزیکی می توان زانوی صدمه دیده را شفا داد . اغلب صدمات زانو ناشی از تنیس
نیازی به جراحی ندارند . اغلب صدمات را می توان از طریق حرکات پای صحیح
پیش گیری کرد . امروزه برای کسانی که دچار پارگی در مفصل زانو اند حرکات
فیزیکی قبل از جراحی توصیه می شود ، زیرا حتی اگر جراحی لازم شود ، در این
صورت مدت کمتری فرد به وضع عادی باز می گردد. بنابر این بهترین کار پیش
گیری است ، اگر زانوی شما درد می کند و کمی تورم دارد . استراحت کنید ، یخ
بگذارید ، کمپرس کنید وزانو را در محل بلند قرار دهید .
ترکیب این اقدامات باعث کاهش صدمه به بافت ها و تسریع زمان بهبود می شود .
اگر هفته ای یکبار تنیس بازی می کنید می توانید ماهیچه هایتان را از طریق پیاده روی تند و
تمرین با وزنه تقویت کنید. باید یک روز در میان یا ترجیحا هر روز
همه گروههای اصلی ماهیچه هایتان، حرکات کششی انجام دهید تا مفصل هایتان
انعطاف پذیر باشد .
مشکل درد مچ پا
بازیکن تنیس بسرعت عرض زمین را می دود ، توپ را
زده و ناگهان ترمز می کند . سپس بسرعت به سمت دیگر زمین می دود که دوباره
توپ را بزند ، تعجب دارد که گاهی مچ پا دچارصدمه می شود؟ تقریبا در هر ضربه
تنیس بعد از دویدن ، ایستادن ناگهانی هست که نیروی چرخشی را به مچ پاها
منتقل می کند و دو باره این عمل تکرار می شود. یکی از بیشترین صدمات بدنی
در تنیس مربوط به مچ پا است .
یک چرخش در جهت غلط باعث درد مچ پا می شود و چنانچه
پا ، زانو و مچ در یک راستا نباشند وقتی پا روی زمین قرار گرفته در طی
زمان قطعا سائیدگی ناجور تاندن پیش می آید، خوشبختانه مچ پا یک مفصل محکمی
است هم کار فرود آمدن به زمین را ممکن می کند و هم عامل ثبات است . در مچ
پا دو استخوان ساق پا بهم وصل می شوند . این دو استخوان با ligament ها و
تاندن بهم وصل اند.
سه بافت اتصال ligament در مچ پا محل آسیب هستند .
وقتی بدنبال توپ می دوید هر گام غلط می تواند مفصل مچ را زیادی در یک جهت
فشار دهد و کشش زیادی بافتهای اتصال دهنده رایج ترین مشکل تنیس است . سه
گروه صدمه وجود دارد و آن هم بستگی به میزان صدمه دارد :
• دردناک
• بسیار دردناک
• فوق العاده دردناک
اغلب آسیب ها متوجه کنار یا بیرون مچ هستند ولی
گاهی درون مچ آسیب می بیند که درمانش مشکلتر است . چنانچه مچ پایتان باد
کرده است باید عکس اشعه x بگیرید تا پزشک مطمئن شود شکستگی وجود ندارد .
حتی یک کشیدگی مچ چنانچه درمان نشود مچ پا رابرای همیشه بی ثبات خواهد کرد .
معمول ترین مداوا استراحت ، یخ ، کمپرس و زانو در جای بلند است . خیلی ها
توجه نمی کنند که چقدر زمان برای مداوا لازم است .
صدمه درجه 1 دو الی سه هفته صدمه درجه 2 یک الی دو ماه صدمه درجه 3 سه الی شش ماه .
بازیکنی که زودتر از موعد به زمین تنیس باز گردد، دچار تورم تاندن دردناک می شود ورم می تواند ناشی از پاره گیهای ریز تاندن باشد .
آسیب دیگر معمول در تنیس تاندن آشیل است که از پشت
ساق پا تا مچ ادامه دارد، از آنجا که پاشنه آشیل بی انعطاف است در طی زمان
وضع آن بدتر می شود ، آثار آن درد بعد از بازی و ورم پشت مچ پا است . در
صورت پارگی تنها راه چاره جراحی است . بندرت لایه هایی از استخوان مچ پا
کنده می شود ، آثار آن دردملایم در منطقه است ومعمولا با جراحی این ذرات بر
داشته می شوند .
برای محافظت از بافتهای مچ پا حرکات کششی و قدرتی لازم هستند
منبع: وبلاگ دکتر فروغ




























 دکتر لیلا بیدکی متخصص طب فیزیکی و توانبخشی
دکتر لیلا بیدکی متخصص طب فیزیکی و توانبخشی